Как дети без СМА учатся сидеть и ходить?
Каждый малыш в норме постепенно учится ходить. Сразу после рождения дети не в состоянии самостоятельно контролировать баланс и симметричность своего положения.
Для здорового новорожденного в покое характерна изгибная поза.
Первыми начинают развиваться реакции выпрямления, возникающие в конце периода новорожденности.
Через шесть месяцев после рождения малыши осваивают реакции равновесия.
По мере роста ребенка те и другие реакции усложняются и дают возможность приобретать и сохранять правильную позу, противодействуя силе тяжести, и одновременно совершать произвольные движения.
Тело ребенка растет и остается «прямым», если он может двигаться симметрично.
Балансируя между асимметрией и симметрией, ребенок приобретает способность комфортно лежать, а также сидеть, стоять и ходить самостоятельно.
Почему дети из СМА часто не могут сидеть и ходить?
Основная причина двигательных проблем малышей со СМА – мышечная слабость (гипотония), прогрессирующая, симметричная, в большей степени ног, чем рук, не касающийся мышц лица, но часто со слабостью бульбарных (ротовой полости, гортани и глотки) м’ язов.
У детей со СМА есть и слабость межреберных мышц с относительно сохраненной экскурсией диафрагмы, что в результате приводит к развитию типичной «колокольной» грудной клетки и парадоксального дыхания.
Начало проявления заболевания у детей старшего возраста схоже и характеризуется гипотонией, проксимальной слабостью (человеку сложно вставать из положения сидя, сидеть на корточках, поднимать руки над головой), но с менее выраженными бульбарными и респираторными нарушениями (им легче есть, глотать и дышать, чем люди из СМА I).
В патологический процесс вовлекаются мышцы тела и дыхательные мышцы (в связи с постепенной потерей мотонейронов в спинном мозге), а также мышцы лица и глотательные мышцы (потеря мотонейронов в стволе головного мозга).
Слабая координация или мышечный дисбаланс вокруг крупных суставов затрудняет поддержание правильного положения центра тяжести ребенка.
У детей со СМА слабый постуральный (удержание равновесия) контроль туловища и головы, слабость в антигравитационных мышцах, что постепенно приводит к нарушению постурального контроля – невозможности контролировать свою позу. Такие дети входят в группу высокого риска развития постуральных деформаций (деформаций, вызванных неправильным положением тела), если должным образом не организовать постуральную коррекцию.
Зачем нужна реабилитация при СМА?
Главная задача реабилитации человека со СМА – это профессиональное решение целого комплекса проблем. Ребенку и взрослому нужно помочь правильно сидеть, стоять или ходить и максимально сохранить те возможности, которые у него есть, а также укреплять различные группы мышц, в большей степени страдающих СМА. Без патогенетической терапии это не может остановить развитие болезни, но спасет человеку жизнь и позволит дольше сохранять способность к самостоятельному движению, удерживать правильную позу, есть и дышать.

Реабилитацией должны заниматься врачи разных специализаций, при этом их действия должны быть согласованы между собой, чтобы помощь человеку из СМА была эффективной и качественной.
Важную роль в реабилитации детей с СМА играют родители, поскольку человеку со спинальной мышечной атрофией нужно помогать 24 часа в сутки, и эффективная реабилитация возможна только при совместном участии врачей, пациента и его родственников.
Изменяются ли задачи и формы реабилитации в зависимости от типа и тяжести заболевания?
Задачи и цели реабилитации человека с СМА зависят от типа и тяжести заболевания. Традиционно пациентов делят на лежачих, сидячих и ходячих. В зависимости от изменения двигательных возможностей человека изменяются подходы. При природном течении болезни состояние пациента может постепенно ухудшиться. При появлении патогенетической терапии возможно улучшение состояния человека.
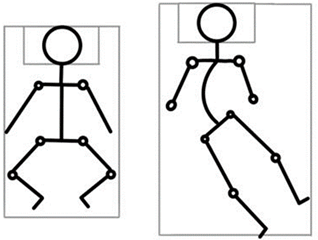
Лежачие пациенты
Для лежачих пациентов главная задача реабилитации — поддерживать симметричные позы, предотвращать контрактуры, стимулировать мобильность, обеспечить комфортное положение, инициировать коммуникацию и способствовать улучшению и упрощению приема пищи. Все это повышает качество жизни человека и позволяет больше общаться с близкими и друзьями.
Минимальная частота занятий для растяжки и увеличения объема движений составляет 3-5 раз в неделю.
Минимальная частота эффективного использования ортезов – 5 раз в неделю.
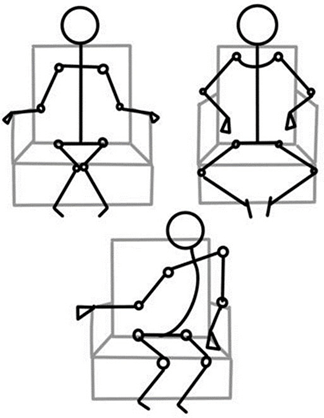
Сидячие пациенты
Главная задача реабилитации сидячих пациентов – профилактика контрактур и сколиоза, а также поддержание, восстановление и улучшение функций и подвижности, увеличение и стабилизация контроля равновесия тела, профилактика деформации стопы, грудной клетки, нестабильности тазобедренного сустава, подвывихов и вывихов и профилактика остеопоза.
Важно использовать технические средства реабилитации, фиксаторы, производить растяжку и использовать ортезы.
Минимальная частота использования ортезов: 5 раз в неделю. Продолжительность занятий для эффективной растяжки зависит от конкретных потребностей пациента, состояния его суставов и целей реабилитации.
Рекомендуются плавание, иппотерапия и занятия спортом на инвалидных колясках. Все сидячие пациенты должны иметь инвалидные кресла с электроприводом с индивидуальными системами поддержания положения и отдельные сидячие устройства.
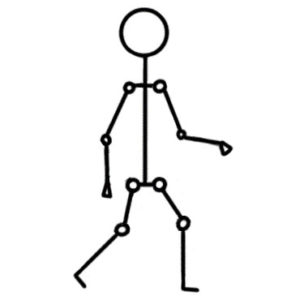
Ходячие пациенты
Цели реабилитации – сохранение подвижности и нормального объема суставных движений, повышение выносливости, профилактика падений, сохранение и повышение мышечной силы, улучшение функциональной активности и подвижности, повышение контроля равновесия тела, профилактика сколиоза и нестабильности тазобедренного сустава.
Рекомендуются упражнения по аэробной нагрузке и общеукрепляющие упражнения для ходячих пациентов с CMA.
Варианты включают плавание, ходьбу, езду на велосипеде, йогу, иппотерапию, гребли, эллиптические/кросс-тренажеры.
Оптимальная продолжительность аэробных упражнений: не менее 30 минут
Минимальная частота: 2-3 раза в неделю, оптимальная: 3-5 раз.
Какие технические средства реабилитации нужны человеку из СМА? Как их выбирать?
Технические средства реабилитации облегчают передвижение и способность к самообслуживанию; способствуют общению и ориентации ребенка в пространстве; обеспечивают деятельность жизненно важных функций организма; облегчают уход за неспособными к передвижению и самообслуживанию.

Главные требования для технических средств для реабилитации – безопасность, комфорт, функциональность и привлекательный дизайн. Последнее особенно важно для детей. Технические средства реабилитации нужны людям из СМА на всю жизнь, поэтому очень важно, чтобы внешний вид, например, специальной коляски радовал человека и дарил ему и окружающим хорошее настроение.
Важнейшими техническими средствами реабилитации являются кресло-коляски, опоры для стояния, вертикализаторы и ходунки. При выборе технических средств реабилитации нужно учитывать возможности ребенка, его размер, подбираемые задачи, а также финансовые возможности. При подборе технических средств реабилитации для ребенка следует помнить о том, что с возрастом или изменением функциональных возможностей человека и задач по его реабилитации должны изменяться и реабилитационные устройства.
Основные требования к техническим средствам реабилитации (ТСР) для детей:
- Безопасность (необходимая расчетная площадь опоры – устройство не должно переворачиваться, опоры и аксессуары должны удерживать ребенка в безопасном положении, необходимы тормоза и дополнительные фиксаторы для обеспечения безопасности).
- Функциональность (устройство должно учитывать анатомические особенности ребенка и увеличиваться в размерах по мере его роста; система регулировок и возможность использования различных аксессуаров должна давать возможность адаптировать его к детям любой степени тяжести).
- Комфорт (ребенок должен чувствовать себя в устройстве удобно и стабильно, но при этом быть максимально активным).
- Дизайн (техника сопровождает детей с двигательными нарушениями на протяжении всей жизни, ее внешний вид очень важен).
Широкий выбор вертикализаторов для детей всех возрастов по ссылке https://ml.com.ua/shop/postinsultna-reabilitatsiya/vertykalizatsiya/
Вертикализаторы при СМА
В результате невозможности самостоятельного удержания правильной симметричной позы стоя детям со СМА, необходимо назначать вертикализаторы с 10 – 12 месяцев.
Для правильного подбора вертикализатора специалист производит оценку возможностей и состояния ребенка и измерения.
Существует огромный выбор вертикализаторов для пациентов пожилого возраста.
Они могут быть как переднеопорными, так и заднеопорными, а также с расширенным функционалом, например, заднеопорным устройством, но с функцией переднеопорного стояния (активного). Вертикализатор подбирается с учетом антропометрических данных ребенка (рост, вес и т.п.).
Вертикализаторы могут быть с переменным углом наклона (от горизонтального к вертикальному положению). Они предназначены для постепенной адаптации пациентов, которые находятся в положении лежа. Угол наклона от 0 до 90°.
Конструкция должна обеспечивать изолированное разведение ног для детей с патологией тазобедренных суставов и лучшего позиционирования, а также поддержку для туловища, груди, сопротивлений для таза или стабилизаторов таза, сопротивлений для колен; включает подголовник, крепеж для стоп, голеней, поясничного и грудного отделов позвоночника. Рама опоры должна быть достаточной площади опоры для безопасного пребывания ребенка в вертикализаторе и оборудована колесами с тормозами. Вертикализатор должен расти вместе с ребенком и адаптироваться под особенности ребенка.
Позиционирование
Постуральная (контроль равновесия) коррекция – это взаимодействие с ребенком, при котором ему помогают принять или придают оптимальное положение, что способствует предупреждению осложнений пониженной активности и стимуляции двигательного развития. По разным источникам, позиционирование является компонентом рекомендуемой стратегии реабилитации. Формируя положение тела и контролируя изменение и чередование разных положений, мы оптимизируем мышечный тонус, активизируем сенсорное восприятие, предупреждаем контрактуры, поддерживаем и стабилизируем сегменты тела, создаем оптимальные условия для респираторной функции, снижаем риск аспирации, улучшаем восприятие пространства.
Позиционирование или постуральную коррекцию важно приступить как можно раньше: к образованию устойчивого патологического состояния, развитию выраженной мышечной слабости, формированию патологических двигательных стереотипов, поз и контрактур.
Развивающиеся двигательные нарушения, включающие слабость, приводят к значительному ограничению активности ребенка. Ограничение активности, в свою очередь, приводит к снижению вентиляции легких, перистальтики кишечника, нарушениям функций выделения, трофическим нарушениям, связанным с недостаточным питанием тканей, дистрофическим процессам в мышечной и соединительной тканях, — и это все без учета генетической составляющей диагноза. детей со СМА
В результате ребенок частично или полностью зависит от родителей и окружающих при самообслуживании (изменении положения тела, приеме пищи, пользовании туалетом и т. д.) коммуникации.
Тенденция к развитию контрактур может быть снижена правильным положением ребенка, что способствует сохранению нормального объема движения в суставах и работе мышц, что очень важно, учитывая генетические особенности диагноза, снижение болевого синдрома, патологических установок в конечностях и туловище.
Постуральная коррекция проводится как для профилактики формирования поздних патологических установок, так и с целью лечебного воздействия.
Постуральная коррекция – режим, предусматривающий регулярное изменение положения тела. Другими словами, то, что не может сделать ребенок сам; делает плохо (например, не может самостоятельно сидеть долго и сидит с круглой спиной) или не делает совсем.
Максимальное участие ребенка – один из основных принципов успешных занятий. Принятие положений, время изменения положения, время продолжительности пребывания в положении имеет и может зависеть от различных аспектов: от оценки двигательных, функциональных особенностей и возможностей ребенка, клинического течения болезни, вида деятельности и активностей, поставленных целей и задач.
Следует понимать, что ни один из вариантов позиционирования не универсален, у любого положения показания и противопоказания, все подбирается индивидуально. Задача специалистов состоит в подборе оптимальных в данном случае поз и обеспечении их дежурства. Это позволяет избежать осложнений и безопасно провести раннюю активизацию и вертикализацию пациента. Позиция осуществляется с помощью подручных инструментов (валики, подушки и т.п.) технических средств реабилитации (кресла-коляски, вертикализаторы, опоры для стояния и т.п.) и без них.
Как правильно сформировать положение сидя у ребенка из СМА?
Далее мы поговорим о том, как правильно сформировать положение сидя у ребенка с двигательными нарушениями.
Формирование правильной позы является важным этапом двигательного развития ребенка с нарушениями в работе опорно-двигательного аппарата.
Ведь то, что для здорового человека является естественным, автоматическим действием – возможность сесть, сидеть самостоятельно, скорректировать положение, иногда является недоступной опцией для ребенка с особенностями.
Положение сидя – это промежуточное положение в управлении человека своим телом. Ведь еще ни одному человеку не удалось из положения лежа встать, прежде не сев.
От того, в какой позе ребенок сидит, будет зависеть, как он будет стоять и ходить. Поэтому важно ребенка посадить корректно. Бесспорно, решение этого вопроса требует профессионального подхода, поскольку качество решения этого вопроса поможет предотвратить множество проблем (контрактуры, деформации, повышения тонуса и т.п.).
Как правильно сформировать положение стоя у ребенка из СМА?
Положение стоя – это естественное, привычное для человека положение тела, сложившееся в процессе длительной эволюции. Оно может являться рабочим положением, исходным и конечным положением для движений. Это самое сложное в создании и поддержании положения из всех статических поз, так как изменение положения одного сегмента влечет за собой изменение положений всех сегментов тела, что в целом изменяет позу.
Готовить тело к принятию положения стоя (самостоятельной вертикализации) ребенок начинает в возрасте около 5-6 месяцев – он занимает положение сидя с прямой спиной, может опираться на ноги с поддержкой, прыгать на коленях родителей. 10-месячный ребенок встает, подтягивая себя и удерживает баланс. Около года ребенок делает первые шаги.
Эффективность и необходимость вертикализации в терапии детей с СМА трудно переоценить. Она необходима для детей, которые из-за особенностей диагноза и сопутствующих нарушений мало ходят или не способны ходить и стоять самостоятельно. Как активное, так и пассивное вертикальное положение тела в тазобедренных суставах оказывает положительное влияние, это формирование и укрепление тазобедренных суставов, профилактика вывихов и подвывихов, формирование правильного угла изгиба проксимальной головки бедренной кости и ее центрирование в вертлужной впадине; профилактика контрактур и сохранение нормального объема движений в суставах Укрепление мышц и предотвращение их укорочения и возвращение нормальной анатомической длины, профилактика и устранение постуральных деформаций.
Обеспечение нормальной минерализации костей за счет осевой нагрузки, являющейся профилактикой и поддержкой при лечении остеопороза. Укрепление и развитие силы мышц ног, спины и шеи. Развитие проприоцептивной функции за счет формирования опорности на стопе, локте или ладони.
Не стоит забывать о таких положительных эффектах, как улучшение функций нервной, сердечно-сосудистой, дыхательной и пищеварительной систем, повышение познавательных способностей и улучшение общего самочувствия.
При положении стоя тело занимает вертикальное положение, руки опущены вдоль туловища, голова держится прямо, ноги соприкасаются с опорной поверхностью подошвой стоп. Одним из условий сохранения равновесия тела человека в положении стоя является расположение центра тяжести тела непосредственно над площадью опоры.
Центр тяжести проходит (сверху вниз, если смотреть со стороны): спереди шейного отдела позвоночника; на уровне плечевых суставов; спереди грудной части; позади поясничного отдела позвоночника; на уровне тазобедренных суставов; спереди коленных суставов; спереди голеностопных суставов. Если вертикаль этого центра выходит за пределы площади опоры, то равновесие нарушается и тело падает. Кроме того, положение стоя можно сохранить только тогда, когда подвижные относительно друг друга сегменты тела, входящие в состав тела, удерживаются с помощью напряжения мышц и связь в закрепленном состоянии. Для поддержания положения стоя используются так называемые антигравитационные мышцы. Когда нельзя стоять? Есть очень мало противопоказаний к стоянию. Однако дети с ортопедическими или медицинскими осложнениями, такими как заживление переломов, выраженный остеопороз, вывих тазобедренных суставов, контрактуры коленных и голеностопных суставов, могут быть временно лишены поддержки положения стоя до решения этих проблем.
